Boletim semanal da Dengue confirma mais 2.767 casos e oito óbitos no Paraná
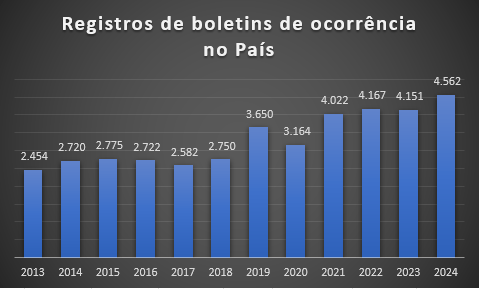
A Secretaria de Estado da Saúde do Paraná (Sesa) divulgou nesta terça-feira (17) o novo informe semanal da dengue. Foram registrados mais 2.767 casos da doença e oito óbitos. Os dados do novo ano epidemiológico 2025 totalizam 237.944 notificações, 78.587 diagnósticos confirmados e 82 óbitos em decorrência da dengue no Estado.
Os novos óbitos ocorreram entre março e maio, sendo quatro mulheres e quatro homens, com idades entre 14 e 94 anos, sete deles com comorbidades. Os pacientes residiam em Maringá, na 15ª Regional de Saúde de Maringá; Assaí (17ª RS de Londrina), Jacarezinho (19ª RS Jacarezinho), Entre Rios do Oeste, Santa Helena e Toledo (20ª RS de Toledo).
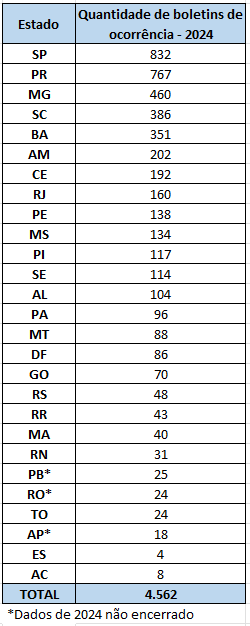
No total, 398 municípios já apresentaram notificações da doença, transmitida pelo mosquito Aedes aegypti, e 376 possuem casos confirmados.
As regionais com os maiores números de casos confirmados neste período epidemiológico são a 17ª RS de Londrina (18.762); 14ª RS de Paranavaí (12.047); 15ª RS de Maringá (9.828); 19ª RS de Jacarezinho (6.037); e 12ª RS de Umuarama (4.822).
OUTRAS ARBOVIROSES – A publicação inclui ainda dados sobre Chikungunya e Zika, doenças também transmitidas pelo mosquito Aedes aegypti. Foram confirmados 4.564 casos de Chikungunya, num total de 9.458 notificações da doença no Estado. Quanto ao vírus Zika, até o momento foram registradas 105 notificações sem nenhum caso confirmado.
FEBRE OROPOUCHE – A SESA/PR publica também neste boletim os casos de Oropouche no Estado, nos municípios de Adrianópolis (97 casos autóctones) e Morretes (2 casos autóctones), além do registro de um caso importado no município de Arapongas (importado do Espírito Santo).
A febre Oropouche é causada pelo vírus Orthobunyavirus oropoucheense (OROV), transmitido principalmente pelo inseto Culicoides paraensis, conhecido como maruim ou mosquito-pólvora. Após picar uma pessoa ou animal infectado o vetor pode transmitir o vírus a outras pessoas.
Confira o Informe Semanal completo AQUI. Mais informações sobre a dengue estão neste LINK.
As informações são da Agência Estadual de Notícias.